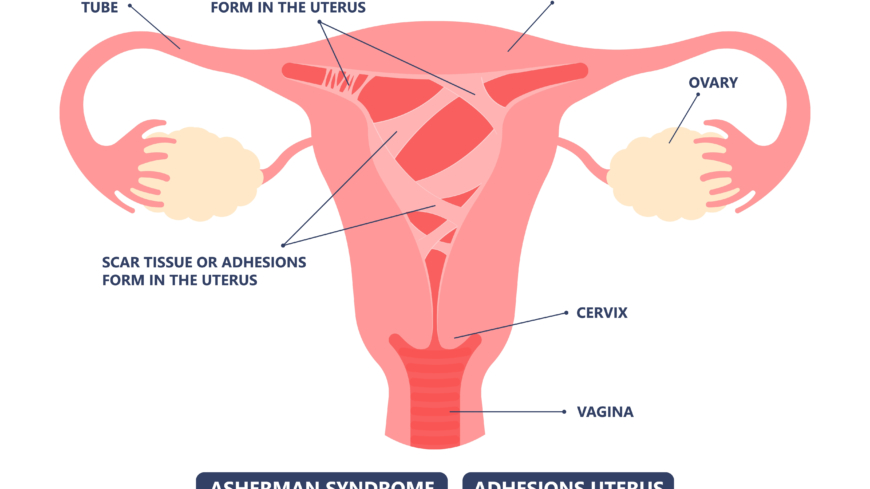
Orsaker till Ashermans syndrom
Ashermans syndrom kan uppstå efter en skada på livmoderslemhinnan efter ett kirurgiskt ingrepp, som till exempel en skrapning efter missfall eller abort. Ashermans syndrom har även beskrivits kunna uppstå efter operationer där man tagit bort muskelknutor, så kallade myom, eller slemhinnepolyper i livmoderrummet. Sammanväxningar kan också bildas till följd av en infektion i livmodern, särskilt efter ett kejsarsnitt.
Den skadade slemhinnan i livmodern ersätts av bindväv, och det leder till att den främre och bakre väggen i livmoderrummet helt eller delvis växer ihop. Man brukar gradera allvarlighetsgraden i mild, måttlig respektive svår, där den svåraste formen innebär att mer än 75 procent av ytan i främre och bakre livmoderväggen vuxit ihop.
I en del länder, dock inte i Europa, är också tuberkulos samt olika typer av parasiter som plattmaskar en orsak till Ashermans syndrom.
Symtom och tecken vid Ashermans syndrom
De symtom som Ashermans syndrom ger upphov till beror till stor del på allvarlighetsgraden. De patienter som har den milda formen kanske inte har några symtom alls. För andra drabbade ger det symtom i form av menssmärta, minskat blodflöde vid menstruationer eller helt upphörd menstruation. I mycket svåra fall har det beskrivits att menstruationsblodet inte alls kunnat tömmas via slidan på grund av sammanväxningar. I stället har blodet runnit ut i bukhålan via äggledarna, och gett upphov till svåra smärtor.
Upprepade missfall eller infertilitet är också vanliga symtom vid Ashermans syndrom. Om det ändå uppstår en graviditet finns det en ökad risk att moderkakan inte placerar sig på rätt ställe i livmodern, utan lägger sig för nära, eller helt täcker, livmodermunnen.
Vilka drabbas
Det är inte känt exakt hur vanligt Ashermans syndrom är, men europeiska läkemedelsmyndigheten (EMA) har uppskattat förekomsten till 4 fall av 10 000 kvinnor i fertil ålder. Det gör att Ashermans syndrom tillhör gruppen sällsynta diagnoser.
Syndromet har visat sig vara lite vanligare i Israel, Grekland och Sydamerika, men det tror forskarna beror på att man i de länderna oftare utreder smärtor eller infertilitet med undersökningar som kan påvisa Ashermans syndrom. I de länderna hittar man alltså fler av fallen. I övrigt har forskare inte kunnat finna att syndromet skulle vara vanligare i en viss befolkning eller att det skulle finnas någon medfödd eller ärftlig benägenhet att utveckla Ashermans syndrom.
En livmoder som nyligen genomgått en graviditet tycks ha en större risk att utveckla sammanväxningar. Ashermans syndrom är vanligare hos de som behandlats med skrapning av livmodern efter missfall eller en skrapning av livmodern under första månaden efter en förlossning, än hos de som genomgått en operation på livmodern i en annan fas av livet. Det uppskattas att 90 procent av alla fall av Ashermans syndrom uppstår vid en graviditetsrelaterad skrapning av livmoderrummet.
Så ställs diagnosen
Diagnosen ställs genom någon form av undersökning som kan visa livmoderns och livmoderrummets form och storlek. Det mest pålitliga sättet att ställa diagnosen är via hysteroskopi, en operation där man för in en kamera i livmoderrummet. Det kan på många kliniker göras i lokalbedövning. På de gynmottagningar där man inte har tillgång till hysteroskopi kan man använda ultraljud där man samtidigt sprutar in kontrastvätska eller natriumklorid i livmoderrummet. Vätskan spänner ut livmoderrummet och gör det lättare att se formen på livmoderrummet, slemhinnan och eventuella sammanväxta områden. Med vanligt ultraljud, utan att spruta in vätska i livmoderrummet, kan man dock inte ställa diagnosen. Inte heller magnetkameraundersökning har visat sig vara någon effektiv diagnosmetod.
Behandling
De allra flesta fall av Ashermans syndrom kan åtgärdas och botas med behandling.
Ashermans syndrom behandlas med hjälp av hysteroskopi. Genom att föra in en kamera i livmoderrummet kan läkaren med hjälp av små instrument lösa upp sammanväxningarna. För att inte nya sammanväxningar ska uppstå efter operationen kan man lägga in en silikonkateter i livmoderrummet och fylla den med sterilt vatten, så att livmoderväggarna hålls isär under läkningsperioden. Katetern får ligga kvar i 5–7 dagar.
Man har även provat att lägga in en speciell gelé som hindrar sammanväxningarnas bildning. Gelén kan till exempel innehålla hyaluronsyra, ett ämne som kroppen producerar själv som smörjmedel i leder. Hormonbehandling med östrogen för att under läkningsprocessen göra livmoderslemhinnan tjockare används också i vissa fall.
Nyare behandling som det nu forskas kring är terapi med stamceller för att bygga upp en ny livmoderslemhinna. Stamceller från benmärg eller från kvinnans eget menstruationsblod har testats i studier och har än så länge visat lovande resultat. Fler och större studier behövs dock innan metoden kan användas som rutin i vården.